La Organización Mundial de la Salud (OMS) define la salud como el estado de completo bienestar físico, mental y social, y no sólo como la ausencia de enfermedad.
La protección de la salud es un derecho recogido en la Constitución Española. Las leyes no garantizan el “estar sano”, sino el derecho a disfrutar de una serie de servicios que sirvan para tener un nivel alto de salud (física y mental).
La OMS define enfermedad como una alteración o desviación del estado fisiológico en una o varias partes del cuerpo, por causas en general conocidas, manifestada por síntomas y signos característicos, y cuya evolución es más o menos previsible.
1. Factores determinantes de la salud
Vamos a distinguir cuatro factores determinantes en la salud: los factores genéticos, biológicos, ambientales y personales.
1.1. Factores genéticos
Muchas enfermedades y trastornos tienen un origen genético. Podemos diferenciar los siguientes tipos:
a) Enfermedades de origen genético; aparecen debido a mutaciones que afectan a uno o varios genes de la persona. Pueden manifestarse desde el nacimiento o años después. Estas enfermedades se pueden transmitir a la descendencia por lo que también se las llama enfermedades hereditarias.
Existen muchísimas enfermedades hereditarias como la hemofilia, el síndrome de Down, el albinismo, el daltonismo, la polidactilia, la acondroplasia, etc
b) Malformaciones congénitas; son enfermedades que aparecen en el nacimiento. Aparecen debido a problemas ocurridos durante la gestación (normalmente por haber sufrido radiaciones, traumatismos, infecciones, consumo de drogas incluidas el alcohol y el tabaco, etc).
Pueden diagnosticarse de forma temprana con la amniocentesis (extracción de fluido de la placenta) o con las ecografías.
c) Predisposición genética; algunas personas tienen más probabilidades de desarrollar determinadas enfermedades que otras debido a sus genes. Estas enfermedades aparecen años después del nacimiento favorecidas por determinados factores no saludables. Es posible que la persona no las presente en toda su vida simplemente tiene más probabilidades de tenerlas que una persona promedio.
Podemos suponer que tenemos una predisposición genética si hay una enfermedad que aparece con frecuencia en nuestros familiares y se puede comprobar con análisis genéticos (pero son caros).
En caso de tener una predisposición genética debemos extremar los hábitos saludables relacionados con ella para tener más posibilidades de no llegar a padecerla.
1.2. Factores biológicos
a) Sexo: Diferencias naturales (menstruación, menopausia), patológicas (cáncer de mama, de próstata) y problemas como el acoso y los malos tratos.
Tradicionalmente se ha tomado al hombre como modelo del ser humano lo que ha provocado que las mujeres reciban diagnósticos y tratamientos que no son los óptimos en muchas ocasiones. En los últimos años se está trabajando para corregir esta tendencia histórica y dotar de una mejor atención a las mujeres.
b) Edad: la edad influye mucho en la salud y no son las mismas circunstancias las que encontramos en la infancia, en la adolescencia, en la edad adulta y en la vejez.
Un momento en el que la salud va a verse más afectada es en el envejecimiento. Sus causas son los fallos en los procesos del ADN, la muerte celular, el agotamiento del sistema inmune y nervioso, la formación de radicales libres y los estilos de vida poco saludable.
Hasta hace pocos años una persona de más de 60 años era considerado una persona poco útil para la sociedad y que no podía hacer nada. Hoy en día sabemos que la actividad, el ejercicio físico y el aprendizaje y la actividad mental no solo añaden años de vida si no que hacen que estos años se disfruten mucho más y transcurran con menos problemas de salud.
c) Etnia; en diferentes partes del mundo la evolución frente a factores ambientales locales y la endogamia provoca diferencias genéticas que impactan den la salud tanto de forma leve como en forma de enfermedades graves.
Los factores ambientales son fundamentales para la salud de las personas. Podemos destacar:
a) Calidad del agua; la potabilización del agua es, junto a las vacunas y los antibióticos, parte de la trinidad que ha conseguido el alargamiento de la esperanza de vida en las personas. Todavía hoy hay partes del mundo donde no está garantizada provocando muchas enfermedades.
b) Atención sanitaria; tener un sistema sanitario potente que atienda a la salud de los ciudadanos. Especialmente si es uno público y gratuito como el que tenemos en España. Debemos luchar por cuidarlo y conservarlo exigiendo a los gobernantes que dediquen los medios económicos y humanos necesarios para su mantenimiento.
El declive de la sanidad pública en Europa
c) Contaminación; la contaminación en todas sus formas (aire, agua, ruidos) atenta contra la salud y nos provoca enfermedades y pérdida de calidad de vida.
d) Agentes infecciosos; estar expuestos a virus y bacterias patógenos nos provoca enfermedades. Debemos evitarlo con una buena higiene y una adecuada profilaxis (mascarillas, guantes, preservativos).
e) Condiciones laborales y económicas; los problemas en el trabajo y la pobreza generan muchos problemas de salud: tanto físicos como mentales. Debemos luchar por tener las mejores condiciones posibles y para que las tengan nuestros conciudadanos.
f) Guerra y terrorismo; la guerra es una situación catastrófica donde las personas son asesinadas y sus condiciones de vida se derrumban y arruinan. Debemos hacer lo posible para evitar estos conflictos y presionar a los gobiernos para que trabajen para soluciones pacíficas y negociadas.
1.4 Factores personales
Dentro de los factores personales estarían aquellos que dependen fundamentalmente de la persona. Son básicamente los hábitos saludables como: la alimentación, el ejercicio físico regular y la higiene (que mejoran nuestra salud) y las adicciones (drogas legales e ilegales, ludopatía, etc) que la empeoran muy seriamente.
2. Indicadores de salud
La esperanza de vida al nacer es un indicador que nos enseña mucho de la calidad de vida en esa sociedad. Los países con mayores esperanza de vida agrupan los factores que hemos estudiado antes: buena alimentación, ejercicio, buenas condiciones sociales y económicas y fuertes sistemas de salud. Los países con peores esperanzas de vida suelen estar envueltos en guerras, pobreza y una falta de recursos sanitarios y alimentarios.
La esperanza de vida se disparó con tres descubrimientos sanitarios fundamentales: agua potable, vacunas y antibióticos. Esto unido a la bajada en la mortalidad infantil y materna en los partos hizo que en el siglo XX prácticamente se duplicara la misma.
La mortalidad nos indica los fallecimientos que se producen en una población. Especialmente relevante es la mortalidad infantil porque cuando es elevada nos señala que hay grandes problemas en esa sociedad.
La morbilidad es un indicador que nos enseña sobre la cantidad de gente de la población que está enferma. Aunque las personas no estén falleciendo el hecho de tener enfermedades hace que su calidad de vida sea mucho menor.
3.1. Signos y síntomas de enfermedad
Cuando estamos enfermos presentamos unos signos y síntomas de la misma que son fundamentales para que el médico pueda alcanzar el diagnóstico de lo que nos pasa y nos pueda pautar un tratamiento eficaz. Aunque a veces los mezclemos los síntomas y los signos no son iguales.
Llamamos síntomas al conjunto de alteraciones que son percibidas por el enfermo pero NO pueden ser percibidas por el médico. Por ejemplo, el dolor, las nauseas, la somnolencia, los escalofríos, el cansancio, …
El médico no puede medirlos y depende de que nosotros le digamos como nos sentimos. En muchas ocasiones usan una escala, por ejemplo del 1 al 10, para hacerse una idea de como de fuerte son pero siempre son subjetivos y dependen del enfermo.
Los signos también son alteraciones que son percibidas por el enfermo pero, a diferencia de los síntomas, SÍ pueden ser percibidas y medidas por el médico. Gracias a esto el médico no tiene que preguntarnos nuestra impresión sino que los mide usando diferentes instrumentos médicos.
Algunos ejemplos serían la fiebre, variaciones de peso, el pulso, la presión arterial, el ritmo cardiorrespiratorio, el análisis de la sangre y de la orina, la capacidad vital respiratoria, etc
El desarrollo normal, o evolución, de una enfermedad sería:
Causa → Alteración organismo → Síntomas y signos → Tratamiento → Curación
El tratamiento que pauta el médico puede ser de dos tipos:
a) Curativo; actúa contra la causa de la enfermedad para restablecer el estado de salud del paciente.
b) Paliativo; alivia los síntomas de la enfermedad para que sea menos penosa para el paciente.
Tras la curación, el organismo necesita un periodo de tiempo más o menos largo que se denomina convalecencia para recuperarse completamente. Algunas enfermedades pueden dejar secuelas (trastornos de la salud que aparecen tras la curación de la enfermedad como consecuencia de esta).
Artículo interesante sobre la convalecencia
3.3.1. Por el número de enfermos y los lugares afectados
a) Epidemia; es una descripción en la salud comunitaria que ocurre cuando una enfermedad afecta a un número de individuos superior al esperado de forma normal en una población durante un tiempo determinado. Para evitar el sensacionalismo que conlleva esta palabra en ocasiones se utiliza el sinónimo de brote epidémico. Un ejemplo puede ser un brote de sarampión en una ciudad (el sarampión casi había desaparecido pero ha vuelto los últimos años con fuerza debido a la moda de los antivacunas ocasionando muertes y secuelas en niños).
b) Endemia; en epidemiología, una endemia es un proceso patológico que se mantiene a lo largo de mucho tiempo en una población o zona geográfica determinada (generalmente se trata de patologías infecciosas). La enfermedad se mantiene a lo largo del tiempo en un nivel estable, incluyendo variaciones estacionales y afecta a una parte importante de la población. Un ejemplo puede ser el caso de la malaria en ciertos países tropicales o cálidos de África, América o el Sudeste asiático.
c) Pandemia; expresión que significa enfermedad de todo un pueblo es la afectación de una enfermedad infecciosa de los humanos a lo largo de un área geográficamente muy extensa (mundial o al menos continental).
a) Enfermedades crónicas; las enfermedades crónicas son enfermedades de larga duración y progresión generalmente lenta. Son la principal causa de muerte e incapacidad en el mundo. Las más comunes son las enfermedades cardiovasculares, el cáncer, la enfermedad pulmonar obstructiva crónica y la diabetes. De los 35 millones de personas que murieron de enfermedades crónicas en el año 2005, la mitad tenían menos de 70 años.
Son enfermedades muy costosas: tanto para el sistema sanitario como para el paciente.
Cuando son enfermedades crónicas que van a ir empeorando de forma irreversible hablamos de enfermedades crónicas degenerativas. Un ejemplo sería el Alzheimer.
b) Enfermedades agudas; se llaman enfermedades agudas a aquellas que tienen un inicio y un fin claramente definidos, y son de corta duración (generalmente menos de tres meses, aunque no hay un consenso en cuanto a que plazos definen a una enfermedad como aguda y cuales como crónica.
El término agudo no dice nada acerca de la gravedad de la enfermedad ya que hay enfermedades agudas banales (por ejemplo: resfriado común, gripe, cefalea) y otras que pueden ser muy graves (por ejemplo: infarto agudo de miocardio). Es un término que define "tiempo de evolución" y no "gravedad
a) Enfermedades infecciosas o infectocontagiosas; son enfermedades producidas por un agente patógeno (normalmente un microorganismo o un parásito) y, por lo tanto, pueden transmitirse a otras personas. Un ejemplo sería la gripe.
b) Enfermedades no infecciosas o no transmisibles; son enfermedades que no son producidas por un agente patógeno y pueden deberse a múltiples causas. No pueden contagiarse a otras personas. Un ejemplo sería un esguince de tobillo.
Podemos destacar los siguientes tipos de enfermedades no infecciosas:
a) Enfermedades traumáticas; son provocadas por accidentes que suelen afectar al aparato locomotor y, si son graves, al sistema nervioso y otros aparatos. Cuando se produce un accidente, es fundamental prestar auxilio de manera rápida y eficaz a la persona que lo ha sufrido. Un ejemplo de estas enfermedades sería la rotura de un hueso.
b) Enfermedades endocrinas y metabólicas; su causa es un exceso o defecto de secreción de ciertas sustancias reguladoras del organismo, como las hormonas, o fallos en las reacciones químicas que tienen lugar en las células del organismo. Un ejemplo de estas enfermedades sería la diabetes.
c) Cáncer; el cáncer es una enfermedad debida al crecimiento descontrolado de algunas células debido a que dejan de comunicarse de forma correcta con sus células vecinas. Poco a poco van generando una masa de células anormales que denominamos tumor.
Mientras el tumor no se extienda e invada tejidos vecinos hablamos de tumores benignos y pueden curarse son facilidad (salvo cuando aparecen en zonas en las que la cirugía es muy complicada).
Si el tumor invade y destruye tejidos vecinos hablamos de un tumor maligno o cáncer. Cuanto más se extienda y progrese el cáncer más difícil será curarlo. Especialmente grave es si el cáncer alcanza los vasos sanguíneos o linfáticos y algunas células cancerígenas se diseminan por el cuerpo generando nuevos tumores malignos en distintos órganos: a esto se le llama metástasis y es de extrema gravedad.
El cáncer se trata con diversas técnicas como la quimioterapia, la radioterapia, la inmunoterapia y la cirugía.
Aunque hablamos del cáncer como una enfermedad es más bien un tipo de enfermedad y varían mucho dependiendo del tejido y el tipo de células que los causan. Un ejemplo sería el cáncer de colon, del que ya hablamos el tema pasado.
d) Enfermedades que afectan al funcionamiento de los aparatos del cuerpo; hay muchas enfermedades no infecciosas que afectan a cada uno de los aparatos del cuerpo que estudiamos en la unidad 1. Aquí no vamos a ponernos a estudiarlos y los veremos en las siguientes unidades cuando estudiemos los aparatos del organismo.
e) Enfermedades genéticas; ya hablamos de ellas al principio del tema. Son desórdenes causados por los propios genes de la persona afectada que, a menudo, son heredaros de sus padres. No hay curación para estas enfermedades. Como ejemplos pueden mencionarse el síndrome de Down o la fibrosis quística.
f) Enfermedades parasitarias; son causadas por parásitos, organismos que viven a expensas de otros y les causan daños o lesiones. Son ejemplos de ello las tenias, los piojos, … Muchas veces se distingue entre ectoparásitos (aparecen en la piel) o endoparásitos (aparecen en el interior del cuerpo). Se tratan con medicamentos (antiparasitarios) que eliminan el parásito del cuerpo de la persona afectada.
g) Enfermedades carenciales; ya las estudiamos el tema pasado. Aparecen cuando nos falta un determinado nutriente en la dieta. Ejemplos eran la anemia, el bocio, ...
h) Enfermedades mentales y conductuales; producen alteraciones en el razonamiento, la conducta o las emociones que originan dificultades físicas, psicológicas y de integración en la sociedad.
Para prevenir las enfermedades no infecciosas debemos seguir los siguientes hábitos saludables:
a) Seguir una dieta equilibrada reduce nuestra probabilidad de tener enfermedades metabólicas, cardiovasculares y algunos tipos de cáncer.
b) Tener una buena higiene de sueño (horas suficientes, sin ruidos ni luces digitales, horario constante) nos ayuda a prevenir enfermedades mentales y metabólicas.
c) No consumir sustancias tóxicas (alcohol, tabaco, otras drogas) que nos provocan enfermedades mentales, metabólicas, cardiovasculares y cáncer.
d) Realizar ejercicio físico regular nos protege de las enfermedades traumáticas, metabólicas, cardiovasculares, respiratorias, mentales y cáncer.
e) Evitar ambientes contaminados nos ayuda a prevenir enfermedades respiratorias, mentales y cáncer.
f) Respetar las normas de seguridad vial y laboral nos ayuda a evitar enfermedades traumáticas como resultado de accidentes.
g) A partir de una edad edad determinada es bueno someterse a revisiones médicas periódicas para detectar de forma precoz enfermedades graves como las cardiovasculares o el cáncer.
Si presenciamos un accidente es nuestra obligación, moral y legal, socorrer a los accidentados. Uno de los casos más frecuentes que podemos llegar a observar es un accidente de circulación. En estos casos debemos seguir el protocolo P.A.S. (Proteger/Avisar/Socorrer).
El primer paso (Proteger) SIEMPRE es protegernos a nosotros mismos para evitar sufrir daños y ser atropellados. Esto lo conseguimos señalizando muy bien el accidente y usando ropa y elementos reflectantes que nos hagan muy visibles. Después protegemos al accidentado señalizando el accidente e intentando evitar que sufra daños mayores.
Una vez que hemos hecho esto, llamamos al 112 para pedir ayuda (Avisar). Si podemos mantenemos la comunicación abierta para que nos puedan dar instrucciones sobre como seguir actuando.
Por último, vamos a socorrer al accidentado (Socorrer). Comprobaremos si respira y, en caso contrario, iniciaremos las maniobras de RCP básica.
No lo moveremos salvo que sea totalmente imprescindible porque podemos agravar su estado. Si es imprescindible moverlo, intentaremos hacerlo entre varias personas evitando que la cabeza se mueva con respecto al tronco para proteger las cervicales que pueden estar dañadas.
Tampoco le retiraremos el casco, si lo lleva ni le daremos nada de beber ni de comer.
En caso de que presente una hemorragia importante intentaremos cortar la misma colocando vendas/ropa apretada sobre la misma (si podemos usamos guantes como protección). Si la venda o la prenda de ropa se empapa y sigue sangrando colocamos otra por encima pero SIN RETIRAR LA PRIMERA.
No dejamos nunca solo al accidentado y le proporcionamos apoyo y consuelo, tranquilizándolo e impidiendo que se levante o se ponga nervioso. Esperaremos a que lleguen los sanitarios del 112 y les comunicaremos lo que sabemos del accidente antes de proseguir con nuestro camino.
Otro tipo de accidentes bastante frecuentes de los que podemos ser testigos son los desvanecimientos o pérdidas de consciencia. En realidad aquí vamos a seguir el mismo protocolo PAS pero adaptado al hecho de que no ha existido un trauma físico.
Siempre es FUNDAMENTAL que nos mantengamos tranquilos y calmados y, si ocurre en un lugar donde hay muchas personas (como el instituto) que evitemos la aglomeración de personas o el histerismo. Si la persona ya está siendo atendida nos retiramos a nuestra clase o a donde nos indiquen las personas al cargo (sanitarios, profesores, cuidadores).
En caso de que comprobemos que la persona está inconsciente y no respira, o lo hace agónicamente, iniciaremos las maniobras de RCP. Si hay disponible uno, usaremos un desfibrilador.
Otro tipo de accidentes bastante frecuente que podemos presenciar son los atragantamientos. Es importante preparar con cuidado ciertos alimentos cuando somos responsables de niños pequeños o de personas mayores.
Una vez que se ha producido el atragantamiento debemos actuar con tranquilidad como indica el siguiente vídeo y seguir el siguiente esquema de pasos.
5. Enfermedades infecciosas
Los microorganismos son seres de tamaño inferior a 0,1 mm que solo pueden ser vistos al microscopio. Pueden estar formados por 1 sola célula, por varias e incluso pueden ser estructuras acelulares. Estos son:
a) Las bacterias; son organismos unicelulares procarióticos, es decir sin membrana nuclear ni orgánulos membranosos. Tienen 2 envueltas (membrana plasmática y pared celular). Algunas tienen una 3ª envuelta llamada cápsula. Otras poseen flagelos. En el citoplasma hay gran cantidad de ribosomas y en una zona central del citoplasma se halla el material genético (cromosoma bacteriano).
Son mucho más pequeñas que nuestras células eucariotas y se reproducen mucho más rápido.
Algunas de las enfermedades más conocidas causadas por las bacterias en el ser humano son:
a) Del aparato digestivo: Caries dental, Apendicitis (infección del apéndice), Úlceras pépticas (estómago e intestino), Salmonelosis (diarreas), Cólera (fuertes diarreas y vómitos).
b) Del aparato respiratorio: Sinusitis, Amigdalitis, Faringitis, Laringitis, Bronquitis, Pulmonía, Tuberculosis (infección producida por el bacilo de Koch que da lugar a la formación de cavernas en los pulmones), Tosferina (tos convulsiva, afecta a lactantes y niños pequeños).
c) Del aparato excretor: Uretritis (infección de la uretra) y Cistitis (infección de la vejiga de la orina).
d) Del sistema nervioso: Meningitis (dolor de cabeza, fiebre alta, vómitos y rigidez en la nuca).
e) Del aparato locomotor: Tétanos (produce contracción muscular espasmódica).
f) Del aparato reproductor: Sífilis (llagas en los genitales), Gonorrea (secreción amarilla en los genitales).
g) De todo el cuerpo: Septicemia (infección extendida por todo el cuerpo), Tifus (fiebre, dolor de cabeza y erupción cutánea rosada).
El principal tratamiento curativo para las enfermedades bacterianas son los antibióticos. Sin embargo hemos de cuidar su uso para evitar que sigan apareciendo bacterias resistentes a los mismos y que no podríamos curar.
b) Los virus; son estructuras acelulares (no tienen células) formadas por un estuche o cubierta de proteínas llamada cápsida que contiene un ácido nucleico (o ADN o ARN, nunca los dos). Son muy pequeños (mucho más incluso que las bacterias). Poseen función de reproducción y relación, pero no de nutrición.
Algunas de las enfermedades más conocidas causadas por los virus en el ser humano son:
a) Del aparato digestivo: Paperas (infección de las glándulas salivales) y hepatitis (infección de hígado).
b) Del aparato respiratorio: Resfriado (infección de la cavidad nasal acompañada de mucosidad), Gripe (infección que también puede afectar a las vías respiratorias pero que a diferencia del resfriado da lugar a dolor muscular y fiebre alta).
c)
Del sistema inmunológico: SIDA
(infección y destrucción de linfocitos).
d) Del sistema
nervioso: Herpes zoster (da lugar a dolor intenso y
una erupción vesicular que sigue el mismo recorrido que la vía
nerviosa infectada). Está causada por el mismo virus que provoca la
varicela.
e) De todo el cuerpo:
Sarampión (erupciones cutáneas, fiebre alta, tos
y conjuntivitis), Rubeola (erupciones cutáneas y algo de
fiebre), Varicela (Fiebre y pústulas que después dan lugar a
costras, es propia de los niños), Viruela (Fiebre alta, dolor
de cabeza, muscular y abdominal, y pústulas en la piel), Rabia
(Provoca inflamación cerebral).
Los antibióticos son totalmente INÚTILES contra los virus porque no son células procariotas. Por eso cuando enfermamos con un virus los médicos muchas veces solo usan tratamientos paliativos mientras nuestro cuerpo con el sistema inmunitario lo elimina. En los casos más graves pueden usar sueros con anticuerpos obtenidos de otras personas o incluso de animales por ingeniería genética.
La mejor práctica contra las enfermedades víricas es estar vacunado porque así nuestro sistema inmunitario está entrenado y listo para eliminarlo desde el primer momento impidiendo que la enfermedad sea grave e incluso que notemos los primeros síntomas. Es muy importante que todo el mundo se vacune porque así se frena la reproducción y difusión de los virus protegiendo también a aquellas personas que tienen el sistema inmunitario debilitado (por la edad o alguna otra enfermedad).
c) Los hongos; son organismos unicelulares o falsos pluricelulares eucarióticos y heterótrofos. Viven en lugares húmedos sobre materia orgánica muerta (hongos saprofitos), en el interior o exterior de otros seres vivos, a los que perjudican (hongos parásitos), o asociados a algas formando los líquenes (hongos simbióticos). Solamente los segundos causan enfermedades.
Nuestras defensas suelen eliminar a los hongos patógenos pero son peligrosos en personas inmunodeprimidas (defensas bajas) y causan enfermedades molestas y lentas de curar en la piel. Como son eucariotas, los antibióticos son inútiles y los farmacéuticos deben desarrollar medicamentos específicos contra ellos: los antifúngicos. También en los hongos hay problemas de resistencias, como en las bacterias.
Algunos ejemplos de las enfermedades fúngicas o micosis más conocidas son:
a) de la piel: Tiñas (infecciones que afectan a la piel, las uñas o el pelo). La más conocida es la denominada "pie de atleta", que principalmente afecta a la piel que hay entre los dedos del pie, provocando descamaciones y picores.
b) de las mucosas: Candidiasis. Infección cutánea con irritación y picor. Suele afectar la vulva en las mujeres y el glande en los hombres. También el ano de los niños y la zona inguinal, axilar e interdigital de los adultos.
Como medidas generales contra estas infecciones debemos mantener la piel seca sin eliminar las bacterias que viven en ella pues se encargan de impedir la proliferación de los hongos.
d) Los protozoos; son organismos unicelulares eucarióticos. Viven en medios acuáticos o muy húmedos y algunos en líquidos que forman parte de organismo pluricelulares, como la sangre.
Se transmiten a los humanos por la ingesta de agua y comida contaminada o mediante algún insecto hematófago que actúa como vector.
Como son eucariotas, no responden a los antibióticos y a nuestras defensas les cuesta eliminarlos. Suelen provocar enfermedades graves y de muy larga duración (crónicas). Son de las enfermedades más debilitantes y con mayor mortalidad de aquellos países con climas cálidos y húmedos (tropicales).
Algunos ejemplos de las enfermedades producidas por protozoos más conocidas son:
a) De la sangre: Paludismo o malaria: Fiebres elevadas e intermitentes, agotamiento, dolor y debilidad muscular, etc producida por el protozoo Plasmodium, que vive en las aguas dulces y estancadas de los países cálidos y que es transmitido por la picadura del mosquito Anopheles.
Es una de las enfermedades infecciosas que más muertes causa al año y supone una gran carga para los países que la presentan pues la persona tiene crisis serias cada ciertos años que la dejan muy debilitada. Se lucha contra ella en dos frentes: contra el Plasmodium y contra el mosquito que lo transmite.
Con el calentamiento global hay serias preocupaciones de que los mosquitos, con la enfermedad, vuelvan a saltar a Europa.
b) Del sistema nervioso: Enfermedad del sueño: Trastorno del sistema nervioso a causa del protozoo Trypanosoma que es transmitido por la "mosca tsé-tsé" que vive en África. La persona queda tan debilitada que es incapaz de levantarse de la cama (de ahí su nombre).
c) Del aparato digestivo: Disentería amebiana o amebiasis: Diarrea intermitente propia de las zonas tropicales provocada por el protozoo Entamoeba. Se diferencia de las diarreas bacterianas por la ausencia de fiebre. Es muy debilitante y difícil de curar. Para evitarla si visitamos los países donde aparece debemos consumir agua, y hielo, embotellada y tener cuidado con las comidas.
Las enfermedades infecciosas pueden transmitirse al pasar los microorganismos que las causan de una persona (normalmente enferma) a otra sana: a esto se le denomina: contagio.
El contagio puede producirse principalmente de dos formas:
A) Transferencia directa; ocurre cuando el agente patogénico llega de una persona a otra sin pasar antes por objetos u otros seres vivos. Ejemplos de esto son:
· Contacto directo; transfusiones sanguíneas, relaciones sexuales, contacto piel a piel, …
· Aerosoles; son pequeñas gotitas que expelemos al estornudar, toser o simplemente respirar.
B) Transferencia indirecta; ocurre cuando el microorganismo llega a la persona sana utilizando unos medios de transporte intermedios llamados vectores. Algunos ejemplos son:
· Objetos inertes; vasos, cubiertos, mesas, ropa, …
· Aire, agua, comida.
· A través de animales; mosquitos, pulgas, chinches, … Estos animales no suelen padecer la enfermedad y trasportan el microorganismo cuando pican a una persona enferma y luego a una sana. En este caso se llama zoonosis.
Algunos animales tienen el microorganismo causante de la enfermedad sin que les cause la enfermedad. Es un problema porque, aunque hayamos curado a todos los enfermos, seguimos teniendo el microorganismo en esos animales y en cualquier momento puede contagiarse una persona. A esto se le llama reservorio. También hay enfermedades, como la rabia, que también afectan a muchos otros animales y que se contagian de estos a los humanos.
Algunas enfermedades son más graves que otras debido a los microorganismos que las causan. La capacidad de un microorganismo para causar daños se llama virulencia o patogenicidad.
La virulencia de un microorganismos depende fundamentalmente de dos factores:
a) Toxicidad; muchos microorganismo liberan toxinas que dañan al organismo.
b) Potencial invasivo; la capacidad del microorganismo para reproducirse y distribuirse por el cuerpo determina en gran medida la gravedad de la enfermedad.
El desarrollo de una enfermedad infecciosa pasa por tres fases principales:
a) Incubación; es el tiempo que ocurre desde que nos hemos infectado hasta que se manifiestan los primeros síntomas. La duración es muy variable dependiendo de la enfermedad lo que puede aumentar el contagio porque la persona va contagiando a otros sin saber que tiene la enfermedad.
b) Desarrollo o enfermedad manifiesta; el enfermo ya tiene los síntomas de la enfermedad y muestra los signos que puede medir el médico. Esto se debe a que el patógeno ha causado daños en los tejidos.
c) Convalecencia; en esta fase la enfermedad ha sido eliminada casi por completo pero el paciente tiene que recuperar la situación inicial. Recordamos que algunas enfermedades puedes dejar secuelas si no es posible reparar todos los daños causados por el microorganismo.
Nuestro organismo debe protegerse de las infecciones porque estamos rodeados por millones de microorganismos que pueden entrar y alimentarse de nosotros causándonos todo tipo de daños. Para eso tenemos dos grandes tipos de defensas: las externas y las internas.
Estas barreras tratan de impedir la penetración de los microbios en el cuerpo de un modo pasivo. Existen cuatro tipos de defensas externas que pueden actuar conjuntamente:
A) BARRERAS FÍSICAS o ESTRUCTURALES; las barreras físicas son la piel (endurecida por queratina) y las mucosas que recubren el cuerpo y las cavidades de los aparatos que comunican con el exterior. Los microorganismos aprovechan la rotura de estas barreras (por heridas, ulceraciones,...) para penetrar en el interior del organismo.
La piel es la primera defensa del cuerpo ante la entrada de cualquier microorganismo. La piel es seca debido a la queratina, pero la piel no queratinizada como la de la boca, los orificios nasales o el ano, cambia de aspecto y se llama mucosa. Las células de las mucosas secretan mucus y por eso están húmedas. El mucus fija e inmoviliza a muchos microorganismos, impidiendo que éstos penetren.
B) BARRERAS MECÁNICAS; Las barreras mecánicas impiden de forma mecánica e inespecífica el paso de microorganismos. Son sistemas de expulsión que permiten el arrastre de los microorganismos y otras partículas extrañas para evitar que penetren en el organismo. Por ejemplo, los cilios de las células epiteliales de las vías respiratorias, cuyo movimiento elimina los microorganismos y otros elementos extraños existentes en el mucus que los cubre.
También, el flujo de orina desde la vejiga urinaria hacia el exterior, las lágrimas, y el movimiento intestinal también favorecen el arrastre y la expulsión de microorganismos.
C) BARRERAS BIOQUÍMICAS; algunas secreciones actúan como barrera química contra los gérmenes. Algunos ejemplos de este tipo de barreras son:
· La saliva, lágrimas y la mucosidad buconasal producen la enzima lisozima, que destruye la pared bacteriana. De este modo, las aberturas naturales de nuestro cuerpo (boca, ojos y orificios nasales) que carecen de queratina y están recubiertas por mucosas, están protegidas.
· La piel, además de impedir que penetren microorganismos entre sus células, contiene glándulas sebáceas que producen ácidos grasos y ácido láctico que hacen descender el pH, impidiendo que se desarrollen muchos microorganismos.
· El estómago, con el ácido clorhídrico del jugo gástrico, protege el estómago de los microorganismos que pueden contener los alimentos![]() .
.
· El epitelio vaginal también produce secreciones ácidas que impiden el desarrollo de los microorganismos.
D) BARRERAS ECOLÓGICAS o MICROBIOLÓGICAS; la microbiota bacteriana autóctona que habita como comensal o en simbiosis en la piel y en los aparatos digestivo y urogenital, produce sustancias que impiden la proliferación de otros microorganismos (potencialmente patógenos), además de competir con ellos por los nutrientes y el medio.
5.4.2 Defensas internas o secundarias
Si los microorganismos patógenos consiguen atravesar las barreras externas o pasivas tiene que intervenir el sistema inmunitario.
El sistema inmunitario está formado por unas defensas internas muy potentes de las que se encargan en su mayor parte los leucocitos o glóbulos blancos (se encuentran en la sangre y en otros tejidos). Las defensas internas son de dos tipos: inespecíficas y específicas.
Estos linfocitos van a madurar en una serie de órganos repartidos por todo el cuerpo. Cuando estos órganos, como los ganglios linfáticos, se inflaman es una señal de infección.
A) DEFENSAS INTERNAS INESPECÍFICAS
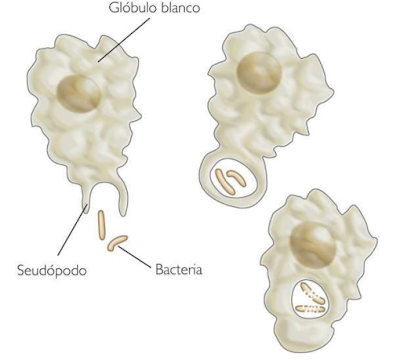
Como dice su nombre, las defensas inespecíficas van a actuar contra cualquier tipo de microorganismo o partícula extraña que entre en nuestro cuerpo. La llevan a cabo principalmente los fagocitos (un tipo de leucocitos) que, mediante unas prolongaciones del citoplasma llamadas pseudópodos, atrapan, devoran y destruyen a los microorganismos y las partículas extrañas.
Un ejemplo típico de defensa interna inespecífica es la reacción inflamatoria, que sigue los siguientes pasos:
1. Se produce una herida o daño que permite que los patógenos atraviesen la piel, o la mucosa.
2. Los vasos sanguíneos cercanos se dilatan para incrementar el riego sanguíneo y favorecer la llegada de los fagocitos que son atraídos químicamente.
3. Como consecuencia de la liberación y acumulación de sangre, la zona se hincha y se calienta. Así los fagocitos se dedican al máximo a eliminar a los patógenos. Los restos de los patógenos y de los fagocitos que perecen forman una sustancia blanquecina llamada pus.
4. Cuando se han eliminado los patógenos, la situación va volviendo a la normalidad y se activan los mecanismos de coagulación (se activa una proteína llamada fibrina y las plaquetas o trombocitos) para cerrar la herida e impedir la entrada de nuevos patógenos.
5. La sangre vuelve a los capilares sanguíneos que vuelven a su tamaño normal desapareciendo la inflamación, el calor y el dolor en la zona.
B) DEFENSAS INTERNAS ESPECÍFICAS
Las defensas internas específicas van a actuar contra microorganismo o moléculas extraños concretos. Esto es posible porque todas las células y virus tienen unas moléculas especiales en su superficie llamadas antígenos.
Los antígenos son únicos y diferentes para cada tipo de microorganismos o de células (incluso son diferentes en células de diferentes personas). Son como un “DNI” de la célula.
Hay un tipo de leucocitos, los linfocitos, que en lugar de actuar contra todos los microorganismos van a actuar solo contra aquellas células que tengan unos anticuerpos extraños (porque sean microorganismos patógenos, células cancerígenas, células infectadas, etc). A esta respuesta se le llama respuesta inmunitaria adaptativa (porque se adapta al tipo de microorganismo que causa la enfermedad).
Esta respuesta inmunitaria adaptativa tiene dos partes:
1. Respuesta inmunitaria adaptativa humoral (“humor”=líquido); los linfocitos B van a fabricar unas proteínas, los anticuerpos, que se unen a los antígenos del microorganismo patógeno impidiéndole infectar a más células y señalizándole para que le ataquen y destruyan los fagocitos.
Lleva un tiempo que los linfocitos B aprendan que anticuerpos funcionan contra el microorganismo patógeno y por eso tardamos en curarnos de la enfermedad. Sin embargo, tras haberla pasado, algunos linfocitos B se convierten en linfocitos B de memoria y pasan a vivir muchos años recordando que anticuerpos sirven contra esa enfermedad. Gracias a esto nos inmunizamos y hay enfermedades que solo pasamos una vez en la vida o que si pasamos varias veces nos afectan de forma mucho más leve.
Otras microorganismos, como el virus de la gripe o de la COVID, cambian con mucha frecuencia y por eso podemos enfermar cada año de esa enfermedad.
2. Respuesta inmunitaria adaptativa celular; los linfocitos T no fabrican anticuerpos si no que atacan y destruyen directamente a aquellas células que presentan anticuerpos extraños (por haber sido infectadas o ser células cancerígenas). Así evitan que produzcan más microorganismos o que el tumor crezca.
5.5 Prevención de las enfermedades infecciosas
Para prevenir las enfermedades infecciosas tenemos que adoptar unos hábitos de vida saludables y seguir el programa de vacunación.
5.5.1 Hábitos de vida saludables
Podemos destacar los siguientes para prevenir las enfermedades infecciosas:
a) Mantener una buena higiene diaria.
b) Consumir alimentos y bebidas en buen estado.
c) Utilizar los medicamentos de forma adecuada siguiendo las instrucciones del médico o farmacéutico.
d) Desinfectar bien las heridas, después de lavarlas bien con jabón, con alcohol, yodo o, si son solo raspones, con agua oxigenada.
e) Mantener el sistema inmunitario en forma con una dieta equilibrada, ejercicio regular y una buena higiene de sueño.
f) Evitar el consumo de sustancias nocivas.
5.5.2 La vacunación
La vacunación es una forma de inmunización activa, ya que estimula las defensas inmunitarias frente a determinados agentes patógenos o sustancias dañinas, sin desarrollar la enfermedad.
Así, si el individuo queda expuesto de nuevo a estos agentes patógenos, sus células de memoria sintetizarán rápidamente anticuerpos para combatirlos. Se trata, por tanto, de un método profiláctico (preventivo), que prepara el organismo ante un posible contacto con el agente patógeno correspondiente.
Gracias a la vacunación se han obtenido unos resultados espectaculares en la lucha contra las enfermedades infecciosas, algunas de las cuales, como la viruela, han sido erradicadas. Sin embargo, no siempre es posible obtener las vacunas adecuadas; en la actualidad se están realizando numerosas investigaciones para desarrollar vacunas efectivas contra el VIH o el virus de la hepatitis C.
Para que una vacuna pueda ser suministrada debe cumplir dos requisitos básicos:
a) Capacidad inmunógena. La vacuna debe ser capaz de provocar una respuesta inmunitaria eficaz. Aunque ninguna vacuna posee una efectividad inmunógena del 100% (es decir, todos los individuos vacunados quedan inmunizados), el nivel de protección que proporcione debe ser siempre suficiente.
b) Ser seguras y no producir efectos secundarios serios. Si la inoculación de la vacuna provoca el desarrollo de la enfermedad o bien la aparición de otros problemas importantes, no puede ser utilizada.
5.5.2.1 Breve historia de las vacunas
La búsqueda de un sistema para evitar el contagio de enfermedades infecciosas ha sido siempre una aspiración del ser humano. Desde tiempos muy remotos se había observado que las personas que sobrevivían a enfermedades infecciosas no volvían a contraerlas. Por esta razón se les dedicaba al cuidado de los enfermos durante las epidemias.
Los primeros intentos médicos de provocar una inmunización sin padecer previamente la infección se llevaron a cabo en China en épocas muy lejanas. Se elaboraba un preparado desecado a partir de costras de enfermos de viruela, que se hacía inhalar a una persona sana o se aplicaba sobre una erosión producida en la piel, consiguiendo de esta manera en muchos casos que el individuo se inmunizara. Sin embargo, era frecuente que se produjera el contagio de la enfermedad por la propia inoculación del preparado e incluso la muerte del paciente. Este método, llamado variolización, fue introducido en Europa a finales del siglo XVI.
En la misma época, el médico rural inglés Edward Jenner observó que los ganaderos padecían una enfermedad benigna, la viruela vacuna, que los hacía inmunes a la viruela negra humana (una de las enfermedades más letales de la historia). Aplicando un extracto de las pústulas de una persona afectada por la enfermedad de las vacas, al que denominó vaccinia o vacuna, consiguió una protección eficaz sin los riesgos de la variolización. Esto resultó posible porque los microorganismos que producen la viruela vacuna y la viruela humana tienen antígenos comunes y se produce una inmunidad cruzada. Desgraciadamente en muchas otras enfermedades este método era inútil porque no disponían de microorganismos atenuados de la enfermedad.
En 1880, Louis Pasteur descubrió que algunos factores modificaban la capacidad infectiva de aquellos microbios causantes de las enfermedades infecciosas.
Observó que un cultivo de laboratorio de la bacteria que produce el cólera de las gallinas perdía su virulencia después de unos meses, pero al inocularlo en animales sanos estos desarrollaban inmunidad frente al agente patógeno.
Comprobó este mismo fenómeno en el ántrax del ganado cuando calentó un cultivo de la bacteria causante de esta enfermedad.
En 1885 logró inmunizar a un niño, que había sido mordido por un perro y que aún no había desarrollado la rabia, con un extracto seco de la médula espinal extraída de animales rabiosos.
En honor a la vacuna de Jenner, Pasteur bautizó este método que permitía la inmunización inoculando microorganismos no virulentos con el nombre de vacunación.
Por la misma época, Emil von Böhring y Shibasaburo Kitasato descubrieron la inmunización pasiva al suministrar suero de animales inmunes para el tétanos. A las sustancias antitóxicas presentes en el suero se les llamó anticuerpos. Después se elaboraron sueros contra la toxina diftérica.
También a finales del siglo XIX, Paul Ehrlich descubrió la diferencia entre la respuesta inmune secundaria y primaria, y llevó a cabo otros estudios que sentaron las bases de los aspectos cuantitativos de la inmunización.
5.5.2.2 Tipos de vacunas
Según el origen y la naturaleza de los antígenos se distinguen varios tipos de vacunas: atenuadas, inactivadas y acelulares.
a) Atenuadas. Contienen microorganismos vivos, aunque debilitados, que se reproducen en el individuo inoculado y originan una infección muy limitada.
En respuesta, el organismo del hospedador fabrica gran número de anticuerpos y linfocitos B de memoria que proporcionan una inmunidad intensa y de larga duración.
Las vacunas contra la poliomielitis, el sarampión y la rubeola son atenuadas.
b) Inactivadas. En este caso, los microorganismos están muertos, por lo que no pueden reproducirse en el organismo y es preciso suministrar una dosis mayor para que la vacuna contenga los antígenos suficientes. Con frecuencia son necesarias dosis de recuerdo para estimular a los linfocitos B de memoria.
Las vacunas contra la rabia, la fiebre tifoidea, la tosferina y la difteria son de este tipo.
c) Acelulares. No están compuestas por células completas; contienen solo partes o productos de los microorganismos.
Se emplean en la inmunización contra microorganismos productores de exotoxinas potentes (tétanos y difteria).
Gracias a las técnicas de ingeniería genética, se dispone en la actualidad de vacunas de este tipo para la hepatitis B y para la meningitis meningocócica.
La vacuna del papiloma humano se ha obtenido tras la producción por ingeniería genética de la proteína mayoritaria de la cápsida del virus del papiloma humano y su posterior autoensamblaje. Las cápsidas tienen capacidad antigénica y, al no contener material genético, son inocuas.
Se han usado con éxito vacunas antiidiotípicas contra la rabia y otras enfermedades en animales de laboratorio. Se prevé su utilización futura en el ser humano contra tumores y herpes.
5.6 Tratamiento de las enfermedades infecciosas
Ya hemos estudiado que existen dos tipos de tratamiento contra las enfermedades: el tratamiento paliativo, que alivia los síntomas y el sufrimiento del enfermo pero no ayuda a su curación, y el tratamiento curativo, que contribuye a eliminar la causa de la enfermedad y a curar al enfermo.
En las enfermedades infecciosas, el tratamiento paliativo es similar al de las enfermedades infecciosas y consiste en medicinas como los analgésicos (contra el dolor), los antipiréticos (contra la fiebre elevada), los antiinflamatorios, etc
El tratamiento curativo de las enfermedades infecciosas es diferente al de las no infecciosas y puede ser principalmente de dos tipos:
A) Quimioterapia; la quimioterapia se basa en la administración de sustancias químicas, llamadas medicamentos, que atacan a los diferentes agentes patógenos. Los más importantes son:
· Antibióticos; son sustancias que destruyen a las bacterias o impiden su crecimiento. Solo atacan a células eucariotas así que son inútiles contra virus, hongos o protozoos pero tienen la ventaja de que tampoco hacen daño a nuestras células. Hay antibióticos de amplio espectro (efectivos contra una gran variedad de bacterias) y de espectro reducido (efectivos contra pocas bacterias).
· Antivirales; atacan a ciertos tipos de virus.
· Antifúngicos; atacan a ciertos tipos de hongos.
· Antiparasitarios; atacan a cierto tipo de protozoos.
Todos ellos deben usarse solo cuando son necesarios y durante el tiempo que los prescribe el médico para evitar la aparición de cepas resistentes que no podamos curar con ellos.
B) Sueroterapia; la sueroterapia consiste en administrar al paciente anticuerpos contra la enfermedad porque es demasiado grave y progresa demasiado rápidamente para esperar a que los fabriquen sus propios linfocitos B. Se usa por ejemplo en enfermedades como la rabia o el tétanos.
Estos anticuerpos se pueden obtener de animales o personas previamente inoculados o mediante técnicas de ingeniería genética.
Proporcionan una inmunidad temporal a la enfermedad pero esta inmunidad desaparece al poco tiempo al no haber aprendido sus propios linfocitos B a fabricarlos.
6. Drogas y drogodependencia
Según la OMS, droga es toda sustancia que, introducida en el organismo, puede alterar de algún modo el sistema nervioso central del individuo y crea dependencia física, psicológica o ambas.
Para poder hablar de las drogas necesitamos conocer una serie de términos específicos:
A) ADICCIÓN; uso compulsivo de la droga, necesidad obsesiva de consumirla, asegurarse su suministro y elevada tendencia a recaer en su uso. Una persona es adicta cuando ha perdido el control sobre el consumo de la droga. Por eso se considera a la adición como una enfermedad crónica.
B) DEPENDENCIA; situación en la que el individuo necesita la droga para funcionar con normalidad en la vida cotidiana. Puede ser de dos tipos:
· Dependencia física; el consumo continuo de la droga es necesario para mantener el bienestar corporal y el SNC se habitúa a funcionar bajo sus efectos. Cuando va pasando el efecto de la droga aparecen síntomas desagradables que van en aumento hasta que se vuelve a consumir. Si se retira bruscamente se desencadena el síndrome de abstinencia.
Síndrome de abstinencia; conjunto de síntomas muy fuertes que aparecen cuando cesa el consumo de la droga de forma repentina. En algunos casos extremos, como el de opiáceos o alcohol puede ser muy grave.
· Dependencia psicológica; se caracteriza por la conducta de búsqueda compulsiva de la droga y un deseo irrefrenable de conseguirla, para alcanzar una sensación de bienestar. La persona es incapaz de desarrollar sus actividades cotidianas con normalidad sin consumirla.
C) TOLERANCIA; se produce cuando la dosis habitual de consumo de una droga tienen menos efectos y el consumidor necesita mayores dosis para acercarse a los mismos efectos que antes. Se debe a la capacidad del organismo para desarrollar resistencia a los efectos de las sustancias tóxicas y adaptarse a ellas tras un consumo prolongado. Es muy peligrosa porque el adicto acaba consumiendo dosis tan altas que pueden ser letales (sobredosis).
6.1 Tipos de drogas
Vamos a distinguir tres tipos básicos de drogas:
A) DROGAS DEPRESORAS; estas sustancias disminuyen la actividad del SNC. Los consumidores están menos alertas, reaccionan más lentamente, disminuyen sus capacidades mentales, sienten menos el dolor y pueden perder la consciencia. Vamos a destacar las más conocidas:
· Alcohol etílico; es una droga de consumo legal para los mayores de 18 años (en España en otros países la edad es mayor). Su consumo es muy importante y está animado en buena medida por la publicidad y los intereses económicos de las empresas que lo venden. En la mayoría de los países están totalmente normalizadas como parte integral de la cultura y las fiestas locales.
Los humanos hemos producido y consumido alcohol durante toda nuestra historia pero eran alcoholes de mucha menos graduación que los actuales. Se obtenían mediante la fermentación de cultivos vegetales para conservarlos y evitar que se echaran a perder (además de buscar las sensaciones agradables de su consumo). Estas bebidas alcohólicas fermentadas son el vino, la cerveza, la sidra, el sake, etc Durante la historia se han seleccionado las levaduras más adecuadas para obtener bebidas lo más apreciadas posibles.
Las bebidas alcohólicas destiladas son un invento mucho más reciente y su gran contenido en alcohol las hace especialmente peligrosas y dañinas.
En ocasiones se tiene la falsa percepción de que es un estimulante y que nos “anima”. Esto ocurre porque los primero que se deprime y reduce son nuestras inhibiciones morales y nos atrevemos a hacer cosas que no haríamos normalmente (o nos costaría más). Tampoco es un afrodisíaco y, especialmente en los hombres, empeora el desempeño sexual.
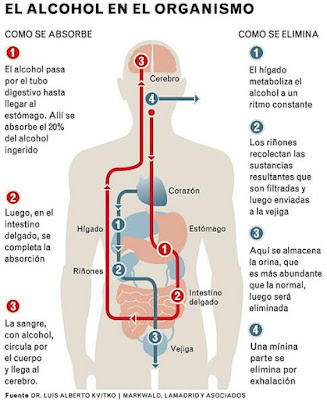
Los efectos del alcohol dependen en gran medida de la cantidad, la concentración y la velocidad de su ingesta. Nuestro cuerpo tiene enzimas que lo eliminan pero tienen un límite (menor en general en las mujeres y en las personas cuanto menor peso tienen) y si bebemos demasiado rápido o demasiada cantidad nos intoxicamos.
Podemos distinguir varias fases en la intoxicación etílica:
1. Fase de euforia y excitación. (tasa de alcoholemia: 0,5 g/L). Locuacidad, euforia, desinhibición, conducta impulsiva. Lo primero en deprimirse en el SNC son las inhibiciones, el autocontrol y la sensación de riesgo. Esta fase es la que quiere alcanzar el bebedor ocasional pues le facilita la socialización y le resulta placentera al interactuar con los sistemas de recompensa cerebrales.
Aunque sea la más deseable esta fase es peligrosa pues la pérdida de autocontrol junto a la disminución de la percepción y los reflejos y el aumento en el tiempo de respuesta facilita peleas y accidentes (siendo los de tráfico y laborales los más abundantes). Los accidentes de tráfico son la primera causa de muerte e invalidez en jóvenes y casi un 50% de los accidentados dan positivo en consumo de alcohol. Por lo tanto es MUY importante que nadie que haya bebido conduzca: tenemos que tener un conductor que no beba nada o dejar el vehículo y usar medios alternativos (taxi, uber, llamar a alguien, etc).
2. Intoxicación. (tasa de alcoholemia: 1 g/L). El organismo empieza a no ser capaz de procesar y eliminar el alcohol que presenta.
Poco a poco se agrava la pérdida en la capacidad de coordinar los movimientos produciendo el desequilibrio y a veces caídas. Hay una aparente sensación de calor al dilatarse los vasos cutáneos, pero lo que ocurre realmente es la pérdida de calor del organismo. Este es otro engaño del alcohol: parece que nos ayuda contra el frío pero en realidad nos enfría más deprisa.
La percepción de la realidad se hace cada vez más difusa.
La pérdida de autocontrol emocional se agrava apareciendo una mayor irritabilidad y agresividad. Progresivamente la depresión aumenta y son frecuentes los episodios de tristeza y llanto.
3. Fase hipnótica o de confusión. (tasa de alcoholemia: 2 g/L). Irritabilidad, agitación, somnolencia, cefalea, náuseas y vómitos. La persona no puede coordinar sus movimientos. Su memoria a corto plazo se ve afectada (al día siguiente no recuerda partes de lo ocurrido).
4. Fase anestésica o de estupor y coma etílico. (tasa de alcoholemia: 3 g/L). Lenguaje incoherente. Disminución marcada del nivel de conciencia (obnubilación y coma) y del tono muscular. Incontinencia de esfínteres. Dificultad respiratoria. Incapacidad para generar nuevos recuerdos. Se usan inyecciones de vitamina B12 para proteger la función cerebral y lavados de estómago para eliminar todo el alcohol no absorbido posible.
Es muy importante no abandonar a una persona en las fases 3 y 4. Intentar mantenerlo consciente, abrigado, impedirle comer/beber. En caso de no poder mantenerlo consciente colocarlo en posición de seguridad, mantener sus vías respiratorias despejadas y avisar al 112.
5. Fase bulbar o de muerte (tasa de alcoholemia: 5 g/L). Estas dosis de alcohol en sangre son incompatibles con la vida. Se produce un shock cardiovascular, y una inhibición total del centro respiratorio en el SNC. Consecuentemente hay una parada cardiorrespiratoria y la muerte.
El consumo prolongado de alcohol genera graves problemas en muchos órganos y su falta de consumo tiene un síndrome de abstinencia muy fuerte con grandes dolores, alucinaciones, y otros daños: el delirium tremens. Como atraviesa la placenta también afecta seriamente al feto durante el embarazo.
A partir de esta secreción se obtenía el opio (fuente de todos los opiáceos “naturales”). En el siglo XX se han obtenido diversos derivados opioides a partir de la morfina farmacológicamente.
Las propiedades del opio son conocidas desde la antigüedad habiendo pruebas de su uso por los sumerios hace 3.500 años. Los griegos lo usan y difunden su uso por medio de los romanos por toda Europa.
Es un medicamento muy apreciado en la antigüedad por sus características analgésicas, antidiarreicas y somníferas. Su efecto placentero contribuye también en gran manera a aliviar el sufrimiento de los pacientes.
Su uso se extendió por el mundo conocido a través de los árabes y los navegantes portugueses y españoles. En el siglo XVIII y XIX empiezan a aparecer problemas serios por el uso recreativo de la sustancia dado el carácter extraordinariamente adictivo de la misma. Su comercio, especialmente capitalizado por un imperio británico en su esplendor genera ingresos extraordinarios que llevan a declarar las guerras del opio cuando China intenta prohibir su venta.
A principios del siglo XIX Sertürner (farmacéutico alemán) aisló a partir del opio (que contiene más de veinte alcaloides) la morfina, que fue denominada así en honor a Morfeo, dios griego del sueño.
Los grandes beneficios terapéuticos de la morfina se pusieron de manifiesto por primera vez durante la guerra civil norteamericana. Aunque ayudó a paliar los terribles dolores de las heridas de la guerra de los soldados, al terminar la guerra dio lugar a la aparición de una nueva enfermedad denominada army disease, provocada por la dependencia física de los pacientes tratados con morfina.
En 1885, los preparados de opio y morfina se encuentran entre las drogas más recetadas, junto con la quinina para la malaria.
No solo se consume inyectada si no que se populariza su consumo en un preparado con alcohol: el láudano. Este preparado es uno de los medicamentos más importantes en el tratamiento analgésico, antidiarreico y antitusivo.
El éxito de la morfina en Europa trasciende los usos médicos y alcanza, en uso recreativo, a la alta sociedad entre 1875 y 1900.
Personalidades como Otto von Bismarck (1871-1890), Fernando Maximiliano (1864-1867) y Richard Wagner (1813-1883) consumían morfina diariamente. Lo mismo ocurre con el célebre personaje de ficción Sherlock Holmes.
La morfina se usa todavía de forma médica contra dolores muy fuertes que no responden a analgésicos no opiáceos.
En 1874 buscando un fármaco con los beneficios de la morfina pero sin sus problemas adictivos se sintetiza la heroína. Pronto se descubrió que era todavía más problemática pues producía una adicción mayor dado su fuerte efecto placentero. Su uso médico se prohíbe.
Hoy en día se presenta como un polvo blanco, inodoro y fino (aunque su color y textura varían según su producción). Debido a su valor y potencia suele adulterarse con quinina, lactosa, bórax, sacarosa, y otros depresores como barbitúricos. Al no estar regulada farmacéuticamente todo esto escapa al control del consumidor
La droga presenta una fuerte tolerancia lo que lleva a incrementar las dosis (con el consiguiente riesgo).
Al cabo de un tiempo el potencial placentero de la heroína desaparece pero al dejar de tomarla aparece un fuerte síndrome de abstinencia (“mono”) con cuadros de ansiedad, agresividad, midriasis, sudoración excesiva, temblores, diarreas, vómitos, hiperactividad locomotora y fuertes dolores articulares.
El adicto ya no consume heroína para obtener placer si no para evitar el terrible dolor del síndrome de abstinencia (que aparece tras 8-10h de la toma). Esto provoca que la vida del adicto acabe girando exclusivamente en el ciclo de consumirla. El adicto se aísla, se desocializa y cae en la marginación social y en la delincuencia.
Tuvo un impacto MUY grande en occidente en las décadas de los 70-90s en jóvenes de zonas con bajas expectativas de éxito coincidiendo con la crisis industrial y el aumento del paro juvenil. Esto se refleja en las manifestaciones culturales de la época como la literatura, la música o el cine.
El uso compartido de jeringuillas favorece el contagio de ETS como el SIDA (cuya aparición provocó la muerte de numerosos adictos y un relativo abandono en el consumo de esta droga), la hepatitis, …
Los adulterantes y la vida en malas condiciones también acarrean numerosas enfermedades respiratorias, infecciosas, ...
La metadona que, aunque tiene efectos secundarios importantes, no provoca esa euforia al consumirse y facilita un abandono progresivo del consumo de heroína o morfina.
Muy recientemente se ha extendido, sobre todo en USA, un nuevo opiáceo: el fentanilo. Es MUCHO más potente que la morfina y la heroína y se usa médicamente en tratamientos paliativos contra dolores intratables pero es fácil y barato de fabricar en laboratorio y su distribución por las mafias ha creado una nueva crisis de opioides con un gran número de muertos y adictos.
· Benzodiacepinas (ansiolíticos); son medicamentos psicotrópicos sedantes, hipnóticos, ansiolíticos, amnésicos y anticonvulsivos. Estos medicamentos suelen terminar en -lam o -lan (el diazepam quizás sea el más popular bajo la marca de Valium). Generan tolerancia, dependencia y adicción por lo que hay que controlar las dosis.
Hay un fuerte abuso recreativo. Muchas veces se combina con anfetaminas para ciclos de actividad/reposo. Se usan las anfetaminas para levantarse y trabajar muchas horas y el Valium para poder dormir después. El consumo de Valium o Xanax se ha extendido mucho como drogas socialmente aceptadas.
Debido a que algunas producen amnesia anterógrada y pérdida de la voluntad de forma temporal han sido usadas como drogas de la violación y su prescripción ha sido prohibida o sometida a controles muy estrictos. Es importante controlar las bebidas y el auxilio de los acompañantes ante cualquier signo de intoxicación: no debemos dejar a la persona sola ni irse con nadie si nos parece que se comporta de forma anormal.
B) DROGAS ESTIMULANTES; estas sustancias aumentan la actividad del SNC. Los consumidores están más alertas, reaccionan más rápidamente, aumentan su atención, se sienten con más energía (aunque no dan energía), aumentan la presión arterial, el tono muscular y el ritmo cardiorrespiratorio. Vamos a destacar las más conocidas:
· Nicotina; aparece en el tabaco y es la droga estimulante más extendida en el planeta. Se obtiene a partir de las hojas de Nicotiana tabacum; esta planta se usaba en la América precolombina y fue traída al mundo por la Corona de Castilla.
Alcanza una enorme importancia económica y se cultiva en grandes plantaciones en muchos países. Se consume en diversos formatos: mascado, inhalado y fumado en pipas, puros y cigarrillos.
Su mayor peligrosidad no es su carácter como droga estimulante, aunque es MUY adictiva y difícil de dejar, sino que es un veneno que daña el ADN de las células produciendo cáncer. Además del cáncer es uno de los principales responsables de la hipertensión (otra causa fundamental de las enfermedades cardíacas y circulatorias).
Además del daño al fumador es una droga que daña a las personas cercanas que inhalan el humo del tabaco (fumadores pasivos) y también afecta al feto durante el embarazo (bajo peso, síndrome de abstinencia, muerte súbita, abortos).
En los últimos años se han impulsado medidas para luchar contra su consumo a base de publicidad, subida de precios por el aumento de sus impuestos y prohibición de fumar en lugares públicos (para evitar el daño a los fumadores pasivos).
Ante el rechazo al cigarrillo, los últimos años se ha popularizado la pipa de agua o cachimba (peligrosa por el contagio de enfermedades respiratorias como la tuberculosis y la inhalación de humo muy húmedo) o los vapeadores y e-cigarrillos que siguen siendo perjudiciales por la nicotina y por la humedad.
· Cafeína; aparece en el café, el té, el cacao, .... Son sustancias estimulantes suaves. Su uso moderado aporta bastantes ventajas: mayor estado de alerta, sensación de energía, mejora de memoria, concentración e inteligencia, … Algunas bebidas como el café y el té tienen ciertos beneficios cardíacos y cerebrales.
Su exceso es peligroso y genera tolerancia. También produce un riesgo de hipertensión, molestias digestivas, dificultades para regular el sueño, etc Por eso debemos evitar las bebidas energéticas (que tienen cantidades demasiado altas) y además suelen tener cantidades muy altas de azúcar.
Sin embargo su uso hoy está mucho más restringido pues generan tolerancia (todavía se usan contra la narcolepsia, la sobredosis de sedantes o el tdah). Al generar tolerancia se podía llegar a consumos muy elevados que provocan problemas psiquiátricos como psicosis, paranoia, y problemas de dependencia física (síndrome de abstinencia).
Cabe destacar que con unas sustancias parecidas, las metaenfetaminas, se elaboran drogas de síntesis variadas. Desde el MDMA (“extasis”) y otras drogas recreativas usadas normalmente en fiestas/discotecas/relaciones sexuales, al cristal o meta: muy adictivo y vendido como droga barata típica del sur de USA. Estas drogas sintéticas se venden sin control y no es raro que se adulteren con opiáceos como el fentanilo, la heroína e incluso venenos.
La droga, una vez purificada de la hoja mediante tratamientos químicos, es un estimulante muy potente y muy adictivo. Provoca sensaciones de euforia, seguridad y bienestar que empujan a volver a consumirla cada poco tiempo. Presenta una fuerte tolerancia así que los efectos cada vez son menores y las dosis necesarias cada vez son mayores.
Cuando su efecto desaparece la euforia se ve sustituida por una gran ansiedad y sentimientos depresivos. Por estos motivos es una droga con una enorme dependencia psicológica.
Debido a que ha de traerse desde Sudamérica y que se necesita mucha producción de planta para obtener la droga es una droga bastante cara lo que unido a la fuerte tolerancia de la misma lleva a los adictos a tener que gastar cantidades MUY grandes de dinero que la mayoría no puede financiar acarreando problemas de deudas, robos, etc
Como es muy cara casi nunca se vende pura y las mafias la cortan con drogas más baratas (anfetaminas, opiáceos como el fentanilo) y sustancias de todo tipo (leche en polvo, talco, detergente, ...). Esto adulteración es muy peligrosa y ocurre especialmente cuando falta cocaína en la calle (por ejemplo tras una gran decomiso de la policía).
El consumo prolongado provoca serios trastornos psicológicos (psicosis, paranoia, trastornos del sueño, ansiedad, depresión, etc) y daños al corazón (infartos) o a las fosas nasales si se consume inhalada.
Una droga derivada muy peligrosa es el crack que consiste en mezclar la cocaína con metanfetamina para volverla más barata y que tiene efectos todavía más dañinos.
C) DROGAS ALUCINÓGENAS; son drogas que afectan a la percepción de la realidad. La persona sufre alucinaciones en las que puede llegar a no distinguir la realidad de lo que percibe. Normalmente son drogas que no generan una gran adicción ni una gran tolerancia por lo que no suele haber sobredosis.
· Marihuana/Hachís; son drogas que se obtienen de la planta del cáñamo (Cannabis sativa). El componente activo es el THC (tetrahidrocanabiol) y dependiendo de la concentración del mismo los efectos de la droga varían.
Cuando se consumen las hojas y las flores, con una baja concentración de THC, los efectos son levemente euforizantes y la persona se muestra más sociable y comunicativa. El consumo de estas hojas fumado, muchas veces mezclado con tabaco, es el más frecuente en Norteamérica y Europa; con la legalización y popularización también se consume como parte de postres y de otras maneras.
Cuando se consumen los partes más resinosas y con mayor concentración de THC, los efectos son sedantes y la persona se encuentra calmada y falta de voluntad y energía.
Su consumo es muy antiguo y suele hacerse de forma fumada (aunque hoy en día se consume también por otras vías como la comida).
Sus efectos negativos aparecen en consumos prolongados y frecuentes, especialmente cuando se consume en la adolescencia e incluyen falta de energía y motivación, falta de interés y daños nerviosos que provocan una mayor prevalencia de la depresión o la esquizofrenia . Su consumo ocasional en adultos no presenta demasiados efectos negativos y la mayoría derivan del hecho de tomarla fumada (como el tabaco y muchas veces mezclado con este).
Tiene ciertos efectos beneficiosos como analgésico y apetitivo con pocos efectos secundarios en pacientes con dolor crónico y pérdida de apetito (por ejemplo en enfermos de cáncer).
Lo que sabemos sobre la marihuana
Por sus bajos efectos perjudiciales su consumo se está legalizando progresivamente en diversos países (el último en Alemania hace pocos meses).
· Drogas psicodélicas (LSD o ácido lisérgico, mescalina o peyote y psilobicina; estas drogas provocan alucinaciones intensas ("viajes"). Su consumo se popularizó en las décadas de los 60-70s como parte del movimiento psicodélico y hippie. También han sido muy populares entre algunos movimientos artísticos como una manera de "abrir" la mente y tener experiencias diferentes a las que tenemos en estado normal.
El LSD se obtiene en laboratorios y suele consumirse en pequeños trocitos de papel (actúan a concentraciones MUY bajas), la mescalina se obtiene del peyote y ha sido muy usada con fines mágico-religiosos entre la población nativa de Norteamérica, la psilobicina se encuentra en determinadas setas (alucinógenas) y en la piel de algunas ranas o sapos.
Provocan alucinaciones muy intensas y el peligro principal de su consumo es que la persona sufra alucinaciones terroríficas ("mal viaje") durante las que puede sufrir un accidente o sufrir un brote psicótico en el que pierda el contacto con la realidad. Estos brotes psicóticos pueden provocar graves problemas mentales a largo plazo.
Estas drogas no generan adicción, ni desarrollan tolerancia (siempre basta con cantidades minúsculas para que hagan efecto) por lo que no hay sobredosis ni efectos negativos sobre la socialización como otras drogas estudiadas.
7. El sistema sanitario
La asistencia sanitaria es uno de los factores que influyen en el estado de salud de la población. Normalmente distinguimos tres niveles en la asistencia sanitaria:
a) Atención primaria; la realiza la médico de cabecera o médico de atención primaria. Normalmente es suficiente para diagnosticar y tratar la mayoría de las enfermedades más comunes que no revisten gravedad. Su labor también es muy importante en el seguimiento de la salud de sus pacientes. Desgraciadamente su número es muy insuficiente y su trabajo no es lo bastante valorado y reconocido (lo que hace que muchos profesionales elijan otras especialidades). Se encuentran en los centros de salud que encontramos en casi todas las localidades.
b) Médicos especialistas; intervienen cuando la enfermedad es más compleja y grave y no puede ser diagnosticada o tratada de forma adecuada por el médico de atención primaria. En este nivel trabajan médicas que se han especializado en un determinado área de la medicina (cardiología, oftalmología, traumatología, etc).
c) Hospitalización; determinados tratamientos y pruebas médicas no pueden realizarse de forma ambulatoria o en el domicilio del paciente debido a su complejidad, su dificultad o a que el estado del paciente requiere cuidados especializados constantes. Presenta determinados problemas como el posible contagio de enfermedades resistentes y el ELEVADÍSIMO coste por lo que se reduce en la medida de lo posible.
En España, y en Andalucía, tenemos una sanidad pública, gratuita y universal que se financia mediante los impuestos. Ha llegado a ser una de las mejores sanidades del mundo aunque ha empeorado bastante en los últimos años debido a los recortes y a las políticas encaminadas a privatizarla parcialmente destinando ese dinero de los impuestos a empresas sanitarias privadas (cuyo principal interés es ganar dinero y que por lo tanto no dedican más que una parte de esos impuestos a la salud de los ciudadanos).
Como ciudadanos debemos estar informados y alerta cuando determinadas políticas apuestan por dar dinero público a las empresas privadas (especialmente cuando luego estas premian a esos políticos con donaciones o puestos con grandes sueldos).
Como somos un estado autonómico y la sanidad está transferida a la gestión por parte de esas comunidades podemos fijarnos en las que tengan mejor, y peor, sanidad para exigir mejoras y votar en consecuencia.
Existen otros modelos sanitarios incluidos algunos muy privatizados que generan enormes problemas sociales afectando incluso a gente muy adinerada cuando contraen enfermedades que cuestan millones como cánceres, enfermedades degenerativas, grandes traumas, etc
7.1 Deberes y derechos de los pacientes
Un trasplante es la transferencia de un órgano, un tejido o un grupo de células de un individuo a otro para reemplazar en este último el órgano o el tejido que ha quedado inutilizado por una enfermedad o un accidente.
La persona que proporciona el trasplante es el donante, y la que lo recibe, el receptor. Pueden donarse órganos, tejidos y células:
a) Trasplante de órganos; los órganos que se trasplantan más frecuentemente son el corazón, el riñón, el hígado, el páncreas y el pulmón. España es el país del mundo con mayores donaciones de órganos y la sanidad pública tiene un dispositivo para gestionar las donaciones, transportar los órganos y realizar los trasplantes que es el mejor del mundo. Muchos profesionales de primer nivel están preparados para llevarlo a cabo pero el primer paso depende del donante.
b) Trasplantes de tejidos; son habituales los de médula ósea, sangre, piel y córnea. Sin embargo las transfusiones de sangre son las más frecuentes entre los trasplantes de tejido (en este caso un tejido líquido). La sangre no puede sintetizarse artificialmente así que su donación es fundamental. Debido a los distintos grupos sanguíneos y las muchas incidencias que requieren aportar sangre a los pacientes así que es muy importante que todos donemos sangre cuando podamos.
c) Trasplantes de células; las células del organismo que envejecen o mueren son sustituidas por otras nuevas. Este proceso lo realizan ciertas células progenitoras, denominadas células madre.
El mayor problema de los trasplantes, además de la falta de donantes, es el rechazo. Como ya hemos estudiado en el tema, nuestro sistema inmunitario ataca y destruye a todo aquello que no tienen los mismos antígenos que nuestras células y considera ajeno al cuerpo.
Por eso es necesario conseguir que los antígenos del donante sean lo más parecidos posible con el paciente que va a recibir el órgano (el problema es que algunas personas tienen antígenos muy raros y cuesta muchísimo encontrar órganos que puedan aceptar). Cuando el parecido es suficiente decimos que el donante es compatible con el paciente y se procede al trasplante.
Pese a buscar el máximo parecido posible es necesario que el donante tenga sus sistema inmunitario lo más deprimido y debilitado posible (se usan unos fármacos llamados inmunodepresores) por lo que no se puede hacer una donación a nadie que tenga una enfermedad infecciosas (aunque sea leve como una gripe) en ese momento.
Y con esto hemos terminado el tema^^.



































.PNG)











.PNG)



.PNG)







































.jpg)


No hay comentarios:
Publicar un comentario